 Quali sono le cause del mal di denti?
Quali sono le cause del mal di denti?
Il mal di denti generico, può essere causato da diverse patologie che colpiscono i denti, prima tra tutte la carie oppure itessuti parodontali a cominciare dalle gengive che reagiscono con processi infiammatori in presenza di placca e di tartaro.
Da non dimenticare il mal di denti correlato al dente del giudizio. Il dolore che ne deriva può essere costante, oppure accentuato da determinati eventi come il contatto con cibi o bevande fredde o calde (ipersensibilità dentinale), la masticazione di cibi particolarmente zuccherati od anche la sola masticazione in presenza di un precontatto occlusale.
Il mal di denti deve essere differenziato da altre fonti di dolore facciale. Sinusite, dolore all’orecchio o alla gola o traumi all’ articolazione temporo-mandibolare possono essere confusi con il mal di denti. Per eliminare il dolore è necessario prima fare una corretta diagnosi consultando il dentista.
La carie
La carie si manifesta come piccoli fori sugli strati più esterni dei denti o come macchie grigio-brunastre che compaiono al di sotto dello smalto. All’inizio, quando la carie interessa gli strati più superficiali dello smalto o della dentina possono non provocare dolore, tuttavia i sintomi di sensibilità dentale possono amplificarsi con l’interessamento degli strati più profondi del dente fino ad arrivare alla polpa (Pulpite).
Causa: A causarla sono i comuni microrganismi presenti nel cavo orale, principalmente quelli adesi al dente nella forma di placca batterica, che se non mantenuti sotto controllo attraverso le comuni pratiche di igiene orale, o nel caso di abbassamento delle difese immunitarie, riescono a dissolvere la matrice minerale e organica che costituisce il dente, creando lesioni cavitate.
Prevenzione: Per la prevenzione della carie, è importante una corretta igiene orale domiciliare quotidiana effettuata mediante l’ausilio di spazzolino da denti, dentifricio e filo interdentale. Il fluoro gode della capacità di remineralizzare lo smalto dentale, bloccare le vie metaboliche dei batteri responsabili della carie e ridurre la loro capacità di adesione alle superfici dentarie.
Sigillatura dei solchi: Si tratta su una procedura preventiva realizzata attraverso il riempimento di solchi e fossette poste sulle superfici occlusali dei denti con un materiale resinoso al fine di impedire la colonizzazione batterica ed il conseguente sviluppo della patologia cariosa.
Terapia: Il trattamento prevede l’asportazione del tessuto infetto e la sua sostituzione con materiale che garantisca un sigillo duraturo con la superficie dentale (odontoiatria conservativa), e, nel caso di coinvolgimento pulpare avanzato, l’asportazione del tessuto pulpare e la sua sostituzione (endodonzia).
Gengivite
Per gengivite si intende infiammazione dei tessuti gengivali, caratterizzata da gonfiore, arrossamento, calore e sanguinamento conseguenti all’accumulo di placca.
Sintomatologia: Spesso la sensazione dolorosa si accompagna a rossore, gonfiore e tendenza al sanguinamento durante le pratiche quotidiane di pulizia dei denti. Tutti questi sintomi non devono essere sottovalutati: il dolore alle gengive potrebbe essere rapportato a varie patologie. Per questo occorre subito effettuare un controllo presso un odontoiatra, per individuare non solo la causa del dolore, ma anche la terapia più adatta.
Prevenzione e Cura: La corretta igiene domiciliare consente la rimozione periodica della placca batterica e riduce l’insorgenza delle patologie infiammatorie a carico dei tessuti di supporto dentale.
Anche utilizzo di colluttori antibatterici ha dimostrato una notevole efficacia nella prevenzione e nella gestione di questi processi infiammatori. Inoltre é consigliabile l’inserimento in un programma di mantenimento regolare con sedute di igiene professionale.
 Soffri di dolore ai denti dovuto a sensibilità dentale?
Soffri di dolore ai denti dovuto a sensibilità dentale?
Sintomatologia
Quando ogni contatto imprevisto tra denti, bevande e cibi caldi e freddi diventa un incubo, il problema è l’ipersensibilità dentale.
Causa
È dovuto all’esposizione della dentina, che è la struttura portante del dente, racchiude la polpa ed è fisiologicamente sensibile, perché attraversata da tubuli che contengono fibre nervose. La dentina normalmente è coperta dallo smalto e dalla gengiva, per cui no è a contatto con l’ambiente orale.
- Abrasioni: sono dovute a uno spazzolamento non corretto, adoperando eccessiva forza o una tecnica incongrua, unitamente all’uso di dentifrici abrasivi e spazzolini di cattiva qualità. Queste abitudini scorrette provocano una progressiva abrasione dello smalto, in particolare a livello del colletto dei denti.
- Erosioni: sono legate al consumo di bevande o alimenti acidi (succhi di frutta, spremute di agrumi, yogurt, bibite gasate, ecc.) che agiscono sullo smalto erodendolo ed esponendo la dentina sottostante. Il medesimo meccanismo di azione si verifica anche nei soggetti affetti da disturbi del comportamento alimentare (anoressia, bulimia) a causa del pH fortemente acido del vomito e nei pazienti affetti da reflusso gastro-esofageo per l’azione continua del contenuto gastrico acido sui tessuti dentari.
- Parafunzioni (abfraction): Sono lesioni localizzate al colletto di denti in prossimità della giunzione smalto cemento e sono descritte come il risultato di microfratture dei denti a sottoposti ad eccessivo carico meccanico esercitato durante le parafunzioni.
- Iatrogene: l’ipersensibilità dentinale iatrogena compare come effetto collaterale indesiderato di alcuni trattamenti odontoiatrici quali sbiancamenti professionali, terapie parodontali come le levigature radicolari o la chirurgia resettiva, oppure procedure di protesi quali la preparazione di monconi per corone.
Prevenzione
Innanzitutto la prima regola è curare l’igiene orale, facendo attenzione a come vengono spazzolati i denti, ed all’alimentazione.
Terapia
Le terapie professionali prevedono l’impiego di principi attivi che contrastino l’insorgenza dell’ipersensibilità attraverso il sigillo dei tubuli dentinali:
- Fluoruro di sodio e fluoruro stannoso in soluzioni o gel da applicare sull’area interessata.
- Nitrato di potassio in gel,
- Fosfato di calcio e idrossido di calcio,
- Resine e adesivi nei casi di ipersensibilità specifica e localizzata,
- Idrossinanoapatite.
Le terapie domiciliari prevedono invece l’utilizzo di dentifrici e/o colluttori specifici per denti sensibili a base di nitrato di potassio e fluoruro stannoso attenendosi a queste semplici regole:
- Praticare una corretta igiene orale, adottando una corretta tecnica di spazzolamento e di utilizzo del filo interdentale, per prevenire infiammazioni parodontali, che possono dare origine alla recessione gengivale
- Usare un dentifricio specifico per i denti sensibili
- Evitare di spazzolare con eccessivo vigore o con una tecnica inadeguata
- Usare uno spazzolino più morbido specifico per soggetti con denti sensibili
- Usare cautela nel consumo di alimenti acidi che possono comportare l’usura dello smalto dei denti, quali succhi di frutta, vino, aceto e bibite gasate.
- Usare prodotti contenenti fluoro, dentifricio e collutorio, per aiutare a ridare integrità allo smalto
- Evitare di digrignare i denti o serrarli durante il giorno. Valutare con insieme al dentista la possibilità di realizzare un bite notturno
Immagini tratte da “Una guida paziente di una buona salute orale” Oral B
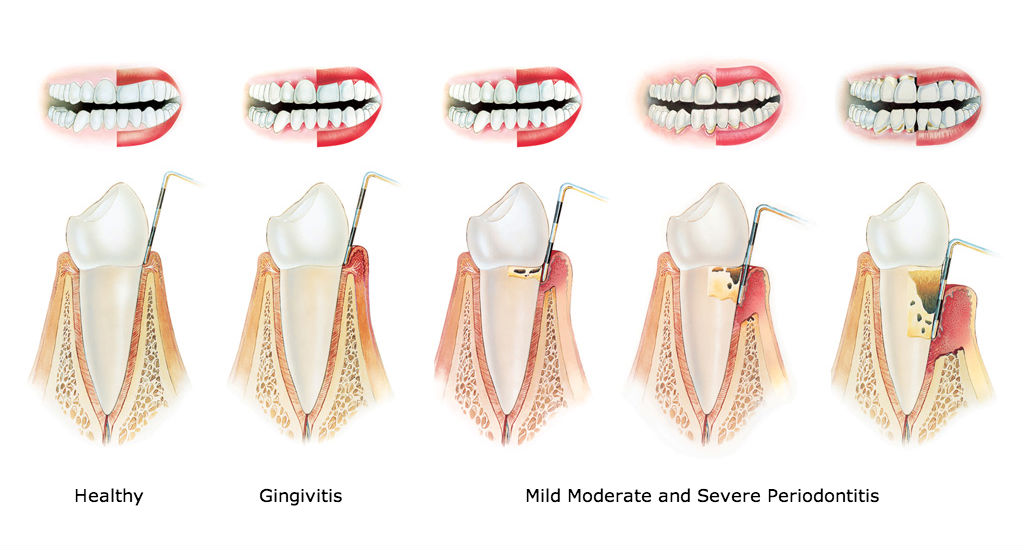
Cos’è la Parodontite?
Con il termine Malattia Parodontale, Parodontopatia, Parodontite, volgarmente denominata Piorrea, s’intende un’infezione batterica, molto frequente negli adulti, che colpisce i tessuti di supporto del dente: osso, legamento parodontale e cemento radicolare. Tale infezione, quando non viene trattata, causa un progressivo riassorbimento osseo, con distruzione del relativo attacco di collegamento e, nel suo stadio più avanzato, può portare alla perdita dei denti.
Nello svilupparsi della malattia i sintomi sono di facile autodiagnosi: gengive che sanguinano sia durante lo spazzolamento sia spontaneamente, gengive che si abbassano (recessioni gengivali), sensibilità al caldo e/o al freddo, denti che si muovono, denti che cambiano posizione, alitosi persistente.
Fattori di rischio
Innanzitutto, i batteri, determinando la formazione della placca batterica, che, se non opportunamente eliminata, si calcifica diventando tartaro. Per questo la scarsa igiene orale, caratterizzata dall’utilizzo non meticoloso di spazzolino, dentifricio, filo interdentale, scovolino e da igieni dentali specialistiche troppo rare, è assolutamente sconsigliabile. Il fumo è l’indiziato principale compromette la salute e li rende più deboli e vulnerabili. Alcune malattie croniche, come il diabete, se non trattate adeguatamente possono aumentare il rischio.
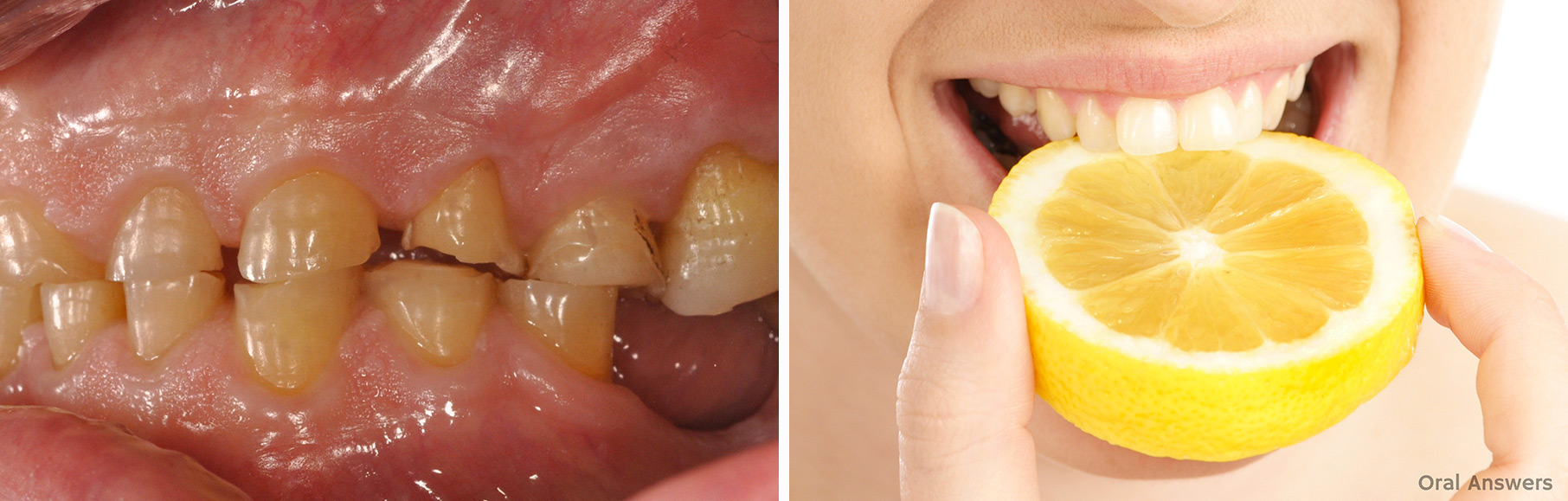 Usura dentale
Usura dentale
L’usura dentale, che consiste nella perdita, di tessuto dentale (smato e dentina) per motivi differenti dalla carie, è dovuta a svariate cause, tradizionalmente distinte in: cause meccaniche (abrasione e attrito) e cause chimiche (erosione). L’abrasione dentale è causata da bruxismo (digrignamento, ossia dallo sfregamento dei denti tra di loro consumando lo smalto sulla superficie di masticazione); spazzolamento troppo frequente e uso di spazzolini con setole dure; dentifrici abrasivi (es. sbiancanti). L’erosione è causata, invece, dall’utilizzo eccessivo di bevande e cibi acidi (es. coca cola, limoni, pomodori ecc), dal vomito frequente, contenente acido cloridrico, tipico dei pazienti con disturbi alimentari (es. anoressia e bulimia), reflusso gastroesofageo. La perdita di sostanza dentale in corrispondenza dei colletti dei denti (Abfraction), è causata dalle forze di occlusione che determinano lo sgretolamento dello smalto in queste zone.
Prevenzione e Cura
Individuata la causa della perdita di sostanza dentaria, la cura consiste nell’eliminarla o diminuirne l’effetto sui denti, quindi nei bruxisti si ricorre ad un proteggi-denti (bite), in caso di alimentazione errata va corretta la dieta, nel caso di eccessivo e scorretto spazzolamento, va migliorata la tecnica di igiene orale domiciliare.
I soggetti ad alto rischio di usura devono adottare semplici accorgimenti: ridurre la frequenza e il contatto con cibi e bevande contenenti acidi, evitare di lavare i denti subito dopo aver consumato cibi o bevande acide, agrumi o succhi di agrumi, in modo da permettere il processo di remineralizzazione. Per recuperare l’estetica, proteggendo quel che è rimasto dei denti, tramite l’utilizzo di tecniche additive con l’incollaggio di materiali compositi e ceramici, senza toccare il dente sottostante.
Alitosi: cause, rimedi e alimentazione
L’alitosi è l’alito cattivo causato dalla mancanza di igiene orale, dal consumo di determinati cibi o da alcune malattie
 Cause
Cause
La causa principale di alitosi è la scarsa igiene orale: i batteri anaerobi che popolano la bocca si annidano tra otturazioni e spazi dentali. Si producono composti volatili e solforati che rendono sgradevole l’alito e danno luogo all’alitosi transitoria, fenomeno fisiologico trattabile bene attraverso un’accurata igiene orale.
Infiammazioni del cavo orale (stomatiti, gengiviti, tonsilliti) possono dar luogo ad alito cattivo, ma si tratta di cause meno frequenti.
Essenzialmente, oltre all’alitosi transitoria, si può parlare di un secondo tipo di alitosi: l’alitosi patologica persistente causata da varie patologie del cavo orale e può derivare da malattie sistemiche gravi.
In alcuni casi in alcune patologie gastrointestinali il diabete mellito, dall’insufficienza renale cronica, dalle epatopatie, nell’assunzione di alcuni farmaci o di patologie possono faciiltare l’insorgenza dell’alitosi
Terapia
In prima istanza la terapia prevede un’attenzione particolare all’igiene orale. Bisogna utilizzare il filo interdentale almeno una volta al giorno, inoltre i denti vanno spazzolati dopo ogni pasto, ricorrendo all’uso di dentifrici al fluoro. Occorre spazzolare in profondità anche il dorso della lingua, per evitare di incorrere nella lingua bianca. E’ opportuno anche utilizzare regolarmente un collutorio a base di sostanze ad azione antisettica.
 La mia protesi si è rotta
La mia protesi si è rotta
Possibilità ritiro e consegna riparazione dentiere e protesi a domicilio per persone non deambulanti o impossibilitate a spostarsi.
Può capitare che durante la masticazione o durante le operazioni di pulizia quotidiane, la protesi dentaria si rompa o risulti danneggiata, nel caso in cui non si abbia una protesi di ricambio, allora occorre un servizio di riparazione rapida ed affidabile in grado di riparare la protesi dentale nel minor tempo possibile per ridurre al minimo i disagi fisiologici e psicologici ai portatori di protesi soprattutto per coloro che hanno difficoltà a muoversi.
Consigli su come comportarsi in caso di frattura di una protesi. Frattura della protesi: Al fine di accellerare la riparazione rapida della protesi è opportuno conservare tutti i pezzi della protesi fratturata e consegnarli allo studio il quale provvederà ad effettuare la riparazione in un tempo più rapido. E’ molto importante per non rendere impossibile la riparazione astenersi dall’incollare da soli la protesi con i prodotti del commercio o kit fai da te.
Dopo valutazione del clinico si effettuano riparazioni in poche ore di: protesi dentali, dentiere rotte o fratturate,denti staccati dalla protesi, ganci rotti.
